不育症の治療
検査の結果を踏まえて今後の妊娠への取り組みを支援します。原因不明の不育症でも、根気よく取り組むことにより最終的には7割前後の方が出産できると報告されています。
関連:浜松市の不育症の助成費について

妊活は、すぐにうまくいくこともあれば、予想以上に時間がかかり、ときには辛くなってしまうこともあります。まずは、妊活における必要な知識を知り、そして、ご自身の身体の状態を知ることからスタートしましょう。
通院と仕事の両立は大変なことも多いです。そしてどちらも人生には大切なことですよね。一方を優先したからもう一方がおろそかになるというのではなく、両方大切にできるように、ライフスタイルなども考慮して、実現できる方法を一緒に考えていきましょう。
女性の年齢が35歳をこえると、妊娠率は下がりはじめます。ドナー(提供)卵子での妊娠成績では女性の年齢が上がっても妊娠率は下がりません。年齢が上がると妊娠しにくくなるのは卵巣に残された卵子の状態が悪くなることが大きいと考えられます。
35歳以上の場合は速やかに積極的な治療を始めることをおすすめします。
男性の年齢とパートナーの女性との妊娠率にはあまり関係がないこともわかっていますが、妊娠が難しいカップルの約半数では男性側にも原因がみつかります。妊娠は男女双方の営みの結果として授かるものです。
また、1人目を出産後、2人目の妊娠に苦労されている方も多くいらっしゃいます。妊娠が難しいカップルの約半数では男性側にも原因がみつかります。妊活は2人で取り組むことが大切です。
![[受診の目安] 妊活開始後、3〜6ヶ月経過しても、妊娠をしない場合](https://shiojima-zebre.com/wp-content/themes/fcvanilla/img/pregnancy/intro_img.jpg)
check!
自分が妊娠できるかどうか心配な方へ、妊活前に検査を行うブライダルチェックも行っています。
関連ページ:ブライダルチェックについて妊活の方法は、情報があふれており、正直、どこへ行ったらよいかわからない…という声も多く聞かれます。安心して納得できる治療先を選べるよう、何を基準にしたらよいのかなどをチェックリストにしました。よろしければ参考にしてみてください。
上記をまずはチェック。婦人科で相談しましょう
妊娠を考えるまでの間、将来の妊娠に備えた婦人科の受診がお役に立ちます!
年齢やご状況によって適切な医療機関があります。こちらを参考に受診先を考えましょう。
| 34歳まで 6ヶ月で妊娠しないとき |
婦人科の病気と合わせて一般婦人科で診察を |
|---|---|
| 35歳以上 3ヶ月で妊娠しないとき |
生殖医療に詳しい専門施設で相談を |
| 40歳以上 まずは専門施設で相談を |
体外受精などの生殖補助医療(assisted reproductive technology:ART)が できる施設での相談をおすすめします |
| 受付時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日祝 |
|---|---|---|---|---|---|---|---|
| 午前診 – |
|||||||
| 夕診 – |
通院にかかる時間の負担を軽くするために、WEB予約後の受診をお勧めします。
生殖医療では各周期ごとに治療するため、1周期での受診日数が増えることもあります。
通院可能な日や難しい日は遠慮なくご相談ください。
一般不妊治療では妊娠が難しい場合には、体外受精などの生殖補助医療(ART)が勧められます。体外授精など高度な治療が必要な場合には、実施できる施設へご紹介いたします。
卵胞計測やLH検査により、排卵を予測して性交渉の時期をアドバイスします
なかなか妊娠しないなと思ったら…
卵管が詰まっていたり、精子トラブルやその他、妊娠しにくい理由は普通に生活していてもなかなかわからないものです。思うように結果が出ず、時間だけが過ぎてしまうと、焦りや不安な気持ちから心も不安定になりやすくなり、ストレスになってしまうことも。ある程度の期間をパートナーの方と一緒に決め、それでも難しい場合にはクリニックでのご相談をおすすめします。
6ヶ月程度が一つの目安です。
排卵の時期に合わせ、子宮の入り口から細い管を使って子宮内へ精製した精液を直接注入する方法です
自然周期で行うか、排卵誘発法を併用で行うかによって、通院頻度・間隔が異なります
パートナーのライフスタイルや仕事の調整などをしましょう
人工授精の当日はパートナーの精子を採取してご持参いただきます。人工授精を実施する日は排卵日の直前もしくは排卵日当日で、卵胞での発育を見ながら決めていきます。ご自身とパートナーの方のお仕事の調整なども必要になる場合がありますので、しっかり相談しておきましょう。
これにより一般不妊治療の内容はほぼ保険で賄われることになりました。
また一部の専門検査を自費で行うことができます。
※保険治療で不妊治療を行う場合には、ご夫婦での治療計画の作成が必要です。
婚姻関係もしくは事実婚を確認できる書類の提出をお願いしています。
安心して妊娠期間を過ごせるようサポートいたします
| 生理が遅れているとき | 尿検査を行い妊娠の有無を確認します ※妊娠判定のための検査や妊娠確認のための診察は自由診療となります 超音波検査で子宮と卵巣の状態を確認します |
|---|---|
| 市販薬で「+」だった |
|
経膣超音波で着床している箇所や心拍を確認します
分娩する施設を決めていただき、必要な紹介の手配を行います
妊娠・出産に関するささいなことでもお気軽にご相談ください
浜松市の母子健康手帳発行について不育症の原因には、女性の子宮の形の異常、免疫系の問題、染色体の問題、妊娠中の合併症などが考えられています。
一般的には、流産は6回に1度(妊娠全体の15%)でみられ、流産そのものは決して珍しいことではありませんが、どのような状況でも流産すると辛い思いをします。また、流産、死産や早期新生児死亡などを2回以上繰り返す状態を反復流産、3回以上繰り返すものを習慣流産と呼びます。
流産の原因はわからないことも多く、原因を調べることが大切なわけではありません。繰り返し流産してしまう場合でも、根気強く取り組むことにより出産に至る方は多くいらっしゃいます。
苦しいこと、辛いこともお話いただけるよう、心のケアも大切にしています。

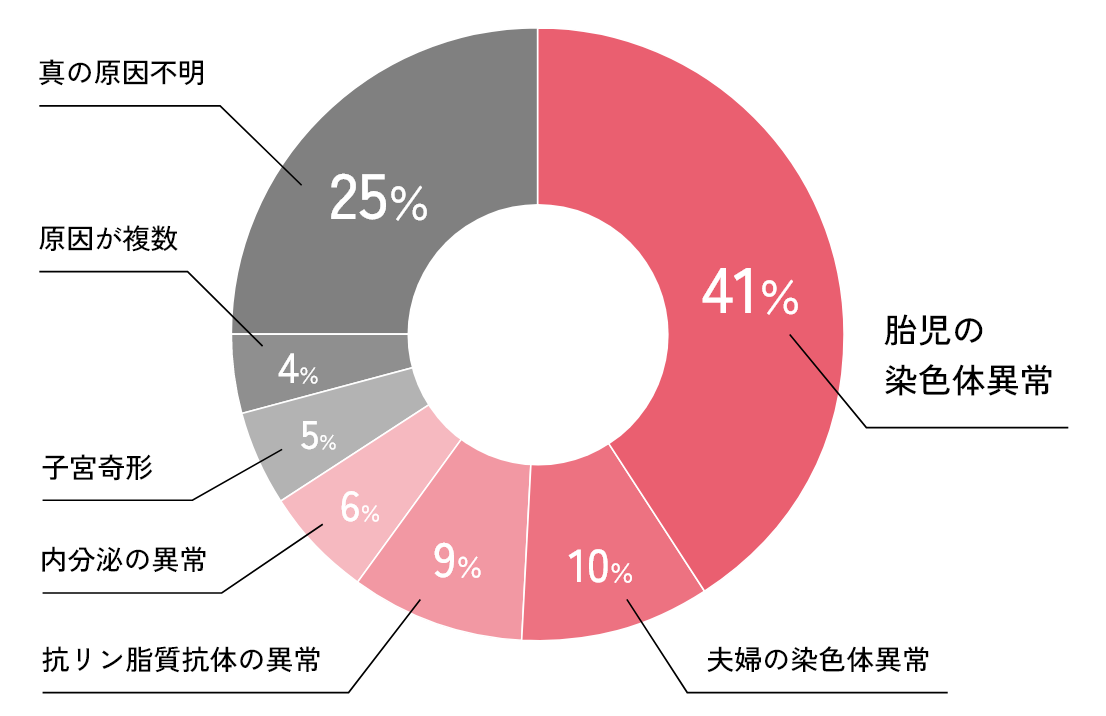
不育症の原因として考えられているものは、胎児の染色体異常、子宮の形、免疫異常(抗リン脂質抗体症候群、夫婦の染色体異常など)がありますが、およそ1/4は検査では明らかにできない原因不明です
最も頻度の高いものは、赤ちゃん(胎児)の染色体異常によって起こるものです
| 不育症の原因 | 検査 | 治療方針 | 備考 |
|---|---|---|---|
| 抗リン脂質抗体 | 血液検査 | アスピリン・ヘパリン | 正しい診断が必要 |
| 子宮奇形 | 超音波、MRIなど | 子宮鏡などの手術 | 手術の有効性は示されていない |
| 夫婦染色体構造異常 (均衡型転座) |
夫婦の染色体検査 | 着床前診断(PGT-SR) | PGT検査で出産率は改善しない |
| 胎児(胎芽) 染色体数的異常 |
絨毛染色体検査 | 着床前診断(PGT-A) | PGT検査で出産率は改善しない |
検査の結果を踏まえて今後の妊娠への取り組みを支援します。原因不明の不育症でも、根気よく取り組むことにより最終的には7割前後の方が出産できると報告されています。
関連:浜松市の不育症の